Herramientas prácticas que le ayudarán a orientarse sobre médicos, pruebas, tratamientos y costes, para que pueda evitar problemas, tomar decisiones informadas y convertirse en un participante activo en su atención médica.
___________________________Trampus Braaten, de 45 años, no dejaba de acudir con las mismas preguntas. ¿Por qué tenía mareos, luego dolores de cabeza y, después, un vértigo tan intenso que le impedía conducir?
En urgencias descartaron cualquier riesgo inmediato. Las visitas a su médico de cabecera fueron breves, seguidas de derivaciones a especialistas que posponían las citas varias semanas. Cada uno de ellos le obligaba a empezar de nuevo, a volver a contar la historia a alguien nuevo. Pasaron casi tres meses así.
Los síntomas no cambiaban.
Braaten seguía acudiendo, llevando consigo los detalles, mientras la incertidumbre daba paso a la ansiedad. Finalmente, un médico se detuvo lo suficiente como para detectar el patrón. El diagnóstico —neuritis vestibular, inflamación del nervio del equilibrio en el oído interno— llegó tarde, pero le proporcionó alivio.
La realidad de los 15 minutos
En el sistema sanitario estadounidense actual, es raro que un mismo médico siga la trayectoria de un paciente de principio a fin.Las consultas de atención primaria duran entre 15 y 30 minutos, aunque la mayoría ofrece poco más de 15 minutos de contacto directo. En ese breve lapso, los médicos deben escuchar los síntomas, realizar un examen, revisar el historial, diagnosticar, solicitar pruebas, ajustar la medicación, explicarlo todo y documentarlo todo.
La atención también se ha vuelto más dispersa. La especialización se amplió, lo que hace que los pacientes pasen de un médico a otro, mientras que sus historiales se dispersan por sistemas que no se comunican entre sí de forma fiable.
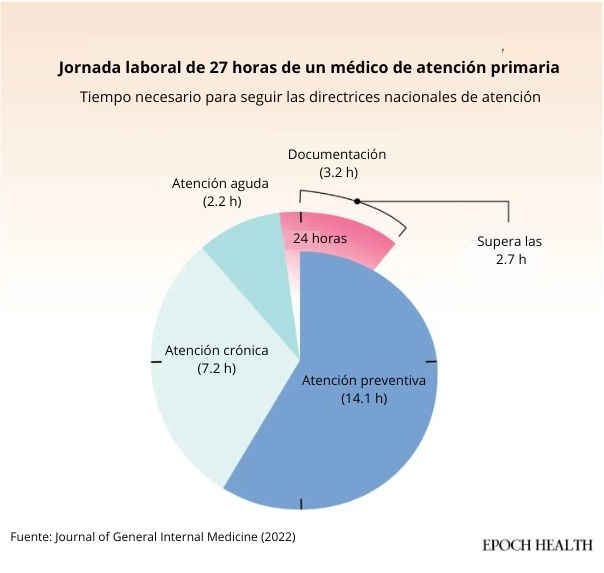 Según las directrices nacionales de atención médica, se necesitarían casi 27 horas diarias de un médico de atención primaria, más de lo que permite una jornada laboral completa. (The Epoch Times)
Según las directrices nacionales de atención médica, se necesitarían casi 27 horas diarias de un médico de atención primaria, más de lo que permite una jornada laboral completa. (The Epoch Times)Los pacientes notan la presión. Millones de personas salen de las consultas sin tener claro lo que les han dicho o qué pasos deben seguir a continuación. Un estudio de simulación de 2022 publicado en la revista *Journal of General Internal Medicine* estimó que, para prestar toda la atención preventiva, crónica y aguda recomendada en las guías a todos sus pacientes, un médico de atención primaria necesitaría 27 horas al día.
El tiempo no solo escasea en la consulta. Por cada hora que dedican a los pacientes, los médicos dedican casi otra hora al papeleo, gran parte del cual no se les remunera.
"Una buena atención requiere tiempo", declaró a The Epoch Times la Dra. Victoria Sweet, autora de "Slow Medicine".
En cambio, señaló, se espera que los médicos hagan demasiado, demasiado rápido y con muy poco apoyo.
Lo que a menudo se pierde es el contexto: cómo vive el paciente, qué es capaz de manejar y qué es lo que más le preocupa. Se hacen diagnósticos y se dan órdenes, pero el panorama general sigue estando incompleto.
Cuando las piezas no encajan
Hoy en día, aproximadamente uno de cada tres pacientes de Medicare acude a cinco o más médicos al año, lo que supone un fuerte aumento desde el año 2000. En promedio, los pacientes de Medicare de un médico de familia recibían atención de unos 50 médicos más (en su mayoría especialistas) en el año 2000. En 2019, esa cifra casi se había duplicado hasta alcanzar unos 95. Eso significa que los médicos de familia deben ahora hacer un seguimiento de casi el doble de especialistas para evitar que la atención se desmorone.A medida que los pacientes pasan de un profesional sanitario a otro y de un centro de atención a otro, la responsabilidad se diluye. La Comisión Conjunta, que acredita a los hospitales y sistemas sanitarios de EE. UU., dice que casi dos tercios de los incidentes médicos graves se deben a fallos de comunicación durante las transiciones asistenciales.
"Hemos sustituido a las personas por procesos", declaró a The Epoch Times el Dr. Marc Lato, médico de familia y antiguo director médico. "Hay un proceso para todo, pero no hay una sola persona que realmente te conozca".
Se suponía que los registros electrónicos iban a salvar esa brecha. En cambio, las notas quedan sin leer, los resultados se pierden entre el papeleo y los sistemas siguen sin comunicarse entre sí. Tu historial acaba disperso por media docena de portales.
Las consecuencias son evidentes. Los estudios muestran que los resultados anormales de las pruebas suelen quedar sin comunicar, especialmente tras visitas al servicio de urgencias o consultas con especialistas. El seguimiento de los resultados de pruebas de imagen o de laboratorio ahora requiere con frecuencia que sea el paciente quien se dé cuenta y los reclame.
Ocurre todos los días: los análisis de sangre solicitados en urgencias se publican días después en un portal, marcados como anormales, pero no urgentes. Nadie llama. El médico de urgencias ya ha terminado su turno. El médico de atención primaria nunca los ve porque están en un sistema diferente. Pasan las semanas. El paciente da por hecho que no tener noticias es buena señal.
Cuando los síntomas finalmente obligan a volver a la consulta, la anomalía ha progresado, no porque alguien haya sido negligente, sino porque nadie asumió la responsabilidad del seguimiento.
Lo que los pacientes no ven
La mayoría de los pacientes dan por sentado que las decisiones se basan únicamente en el criterio médico. En realidad, estas se ven condicionadas por fuerzas que rara vez se perciben en la consulta.La atención sanitaria se ve cada vez más influida por la propiedad y las finanzas: Según Sweet, las empresas de capital riesgo y las grandes corporaciones compran clínicas, modelos de dotación de personal e incluso herramientas de diagnóstico. Los pacientes ven a un médico en la consulta, dice, pero los incentivos que condicionan esa visita a menudo tienen su origen en otros lugares.
Las estructuras de pago lo revelan con mayor claridad. A la mayoría de los médicos estadounidenses se les remunera por tarea, no por resultado. Las visitas, las pruebas y los procedimientos generan ingresos; pensar, coordinar o hacer un seguimiento a menudo no. Una conversación diagnóstica en profundidad puede reportar menos ingresos que una batería de pruebas.
Cuando se abre una historia clínica, aparecen avisos de facturación y exigencias de documentación. La visita se convierte en una negociación entre las necesidades del paciente y los requisitos del sistema.
"En quince minutos no estás tratando a una persona. Estás marcando casillas", declaró el Dr. Andy Lazris, geriatra y autor, a The Epoch Times. "Nos pagan cuando cumplimos con la lista de verificación".
Los incentivos pueden influir en qué medicamento se receta, en la intensidad con la que se realiza una prueba o en la duración de una visita, a menudo sin que se reconozca explícitamente. En el marco de Medicare, los procedimientos se reembolsan a un precio entre cinco y diez veces superior al de una consulta, independientemente de si mejoran la vida del paciente. Rara vez se hace un seguimiento o se recompensa si el paciente realmente mejora.
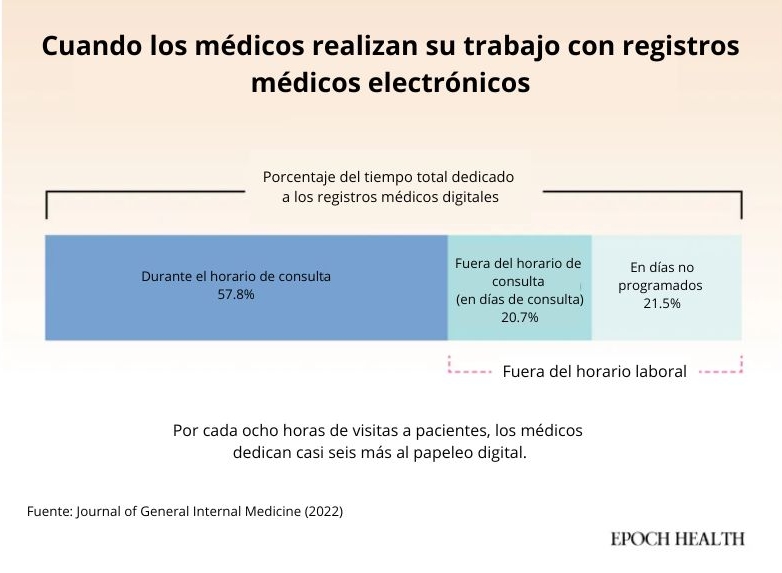 Gran parte del trabajo de los médicos ahora se realiza fuera del consultorio, ya que la documentación se extiende a las tardes y los días no programados. (The Epoch Times)
Gran parte del trabajo de los médicos ahora se realiza fuera del consultorio, ya que la documentación se extiende a las tardes y los días no programados. (The Epoch Times)Por qué los fallos no tienen que ver con la culpa
"No es que a tu médico no le importe", dijo Lazris.El problema es la falta de coherencia. El sistema premia la documentación y el volumen, no la escucha ni la reflexión.
Los médicos sienten la misma tensión que sus pacientes: Esa presión constante que los aleja del trabajo que los llevó a dedicarse a la medicina en un principio.
"Existe la sensación de que los médicos sienten una carga adicional respecto a lo que preferirían hacer", declaró a The Epoch Times el Dr. Zeke Silva, presidente del Comité de Actualización de la Escala de Valor Relativo de la Asociación Médica Americana. "Es decir, interactuar con sus pacientes, ayudarles y aprender de ellos".
La Asociación Médica Americana lleva mucho tiempo abogando por una mejor remuneración de la atención que se presta fuera de la consulta, incluyendo los seguimientos, la coordinación, las llamadas telefónicas y la revisión de historiales. Los avances son lentos.
Qué significa hoy en día la implicación del paciente
En teoría, los pacientes son libres de mantenerse pasivos. En la práctica, la pasividad se ha convertido en un riesgo clínico."Las mejores relaciones son las de colaboración", declaró a The Epoch Times la Dra. Dorothy Serna, especialista en medicina interna. "A quienes mejor les va son aquellos que toman la iniciativa".
Esto puede implicar confirmar que se ha tramitado una derivación, preguntar qué ocurre si una prueba da un resultado anormal y volver a insistir cuando nadie llama para comunicar los resultados.
"Si algo no sale bien", dijo Serna, "eres tú quien tiene que vivir con las consecuencias".
La implicación no garantiza resultados perfectos. El sistema puede fallarle incluso al paciente más atento, pero las pruebas demuestran que mejora constantemente las probabilidades.
La cruda realidad es que no todo el mundo puede defenderse por sí mismo. Casi nueve de cada diez adultos estadounidenses tienen un nivel limitado de conocimientos sobre salud y les cuesta entender las instrucciones, leer los portales o gestionar las derivaciones. Las personas mayores, las que tienen dificultades cognitivas, barreras lingüísticas, varios trabajos o enfermedades crónicas graves son las que soportan la mayor carga en un sistema que ahora depende de la vigilancia de los pacientes para detectar las deficiencias.
La medicina está pensada para las crisis, no para la vida cotidiana
La medicina moderna destaca en las emergencias. Es capaz de reanimar corazones, disolver coágulos y estabilizar traumatismos. Su excelencia refleja su diseño fundamental: Tratar problemas agudos y solucionables con objetivos claros.Las enfermedades crónicas se niegan a seguir ese guion. Se desarrollan lentamente, moldeadas por el sueño, el estrés, la dieta, el ejercicio, el entorno y los hábitos diarios. Los síntomas cambian de una semana a otra, a veces de un día para otro. Rara vez se anuncian de forma dramática y casi nunca encajan perfectamente en los códigos de facturación o en las citas de 15 minutos.
Sweet dice que este desajuste es la causa de gran parte de la frustración de los pacientes. La medicina suele tratar el cuerpo como una máquina, en la que una pieza averiada puede repararse o sustituirse. La mayoría de los médicos reciben poca formación formal en nutrición, modificación del comportamiento o acompañamiento a largo plazo. No se les paga por orientar hábitos a lo largo de meses o años. Rara vez disponen del tiempo necesario.
Lo que exige este momento
En la medicina actual, el silencio del paciente ya no es seguro. Conlleva un riesgo clínico real.No hace falta que te conviertas en un experto. Lo que tienes que hacer es estar presente. Fíjate cuando algo no cuadra, pregunta qué pasa después… y qué pasa si no pasa nada en absoluto.
No has estudiado medicina, pero eres la única persona que ha estado presente en la sala en cada momento de tu tratamiento. Eso te convierte en el hilo conductor —la única constante— de un sistema basado íntegramente en traspasos de responsabilidad.
Qué hay que tener en cuenta
Los fallos del sistema son estructurales, no personales: Las visitas breves, la atención fragmentada y las decisiones apresuradas son consecuencia directa de cómo se organiza y se financia la medicina.Ningún profesional sanitario ve el panorama completo: Entre traspasos y especialidades, es posible que tú seas la única constante.
La implicación es ahora protectora: No es opcional, ni ideal: es protectora.
La salud se forja principalmente fuera de la consulta: Lo que ocurre entre visitas suele ser tan importante como lo que ocurre dentro.
La capacidad de acción no es sinónimo de experiencia: Usted no diseñó este sistema y no necesita convertirse en un experto médico para desenvolverte en él. Mantengase presente, curioso y dispuesto a alzar la voz cuando algo no tenga sentido.
Nada de esto implica que el sistema sea inmutable.
Algunas consultas ya están mostrando un camino diferente hacia el futuro. Modelos como los sistemas de salud integrados, la medicina de conserje y la atención primaria directa —en los que los pacientes pagan una cuota de afiliación a cambio de visitas más personalizadas y prolongadas— se centran en relaciones más profundas y en la continuidad de la atención, en lugar de atender al mayor número posible de pacientes.
Entre 2018 y 2023, el número de centros de atención primaria directa aumentó un 83 %, y el número de profesionales sanitarios que trabajan en ellos se incrementó en un 78 %.
Los sistemas de salud integrados y las consultas de tipo "concierge" siguen modelos similares, dando prioridad a las relaciones personales frente al volumen de pacientes atendidos.
Estas opciones siguen siendo excepciones, no la norma. La mayoría de los pacientes siguen moviéndose por sistemas que nunca se diseñaron para la complejidad, la continuidad o el tiempo.
Hasta que eso cambie, la implicación se ha convertido en una medida de protección, no porque sea justa, sino porque es necesaria.
Próximos pasos: Cómo pensar con claridad sobre modelos de atención alternativos cuando la medicina convencional se queda corta y cómo decidir qué merece la pena perseguir y qué no.
___________________
Vea la serie completa:
Parte 1: El tiempo promedio de espera para una cita médica es de 31 días: cómo ser atendido antes
Parte 2: Su médico tiene 15 minutos: Sepa cómo aprovechar cada uno
Parte 3: Sala de emergencias: ¿Atención médica urgente o esperar? Consejos para decidir
Parte 4: "Normal" no siempre es normal: Lo que realmente significan los resultados de laboratorio
Parte 5: El poder de una pausa: cuándo solicitar una segunda opinión médica y cómo hacerlo
Parte 6: Cómo las pruebas y los tratamientos se convierten en una "cascada médica"
Parte 7: Qué debe saber antes de aceptar las pruebas de detección de rutina
Parte 8: Por qué sus registros médicos pueden provocar errores y qué puede hacer al respecto
Parte 9: Cómo protegerse cuando una enfermedad le impide hablar
Parte 10: Por qué ser un paciente pasivo ya no es suficiente
Parte 11: Una de cada tres personas utiliza tratamientos alternativos: cómo elegir el mejor para usted
Parte 12: Cuando un medicamento se convierte en muchos: cómo evitar la cascada de prescripciones