Herramientas prácticas que le ayudarán a orientarse sobre médicos, pruebas, tratamientos y costes, para que pueda evitar problemas, tomar decisiones informadas y convertirse en un participante activo en su propia atención médica.
________________________
Una mujer de 82 años permaneció tirada en el suelo de su cocina durante casi dos días tras una caída. Estaba tan débil y mareada para ponerse de pie. Los rescatistas no encontraron fracturas ni lesiones en la cabeza, solo deshidratación y agotamiento.
En el hospital, inicialmente se estabilizó. Luego, de repente, se agitó, tiraba de su bata e intentaba levantarse de la cama. Un médico consideró administrarle haloperidol, un antipsicótico que se usa con frecuencia cuando los pacientes mayores presentan confusión aguda.
Sin embargo, ella seguía llevando la mano hacia la parte baja del abdomen.
Una ecografía vesical reveló el problema: su vejiga estaba peligrosamente llena. Tras el drenaje mediante catéter, su agitación desapareció en cuestión de minutos.
La culpable era un parche de escopolamina que había estado usando durante meses para tratar un mareo crónico, un medicamento que puede interferir con la función de la vejiga en los adultos mayores.
A las pocas horas de salir del hospital, llegó con otra receta, para tratar un problema que le había causado el primer medicamento.
Los médicos denominan a esta situación una cascada de prescripciones: cuando el efecto secundario de un medicamento se confunde con una nueva enfermedad y se trata con otra receta.
La polifarmacia —el consumo de cinco o más medicamentos— se ha vuelto cada vez más común y afecta ya a casi la mitad de los estadounidenses de 65 años o más. Los daños relacionados con los medicamentos provocan que cientos de miles de estadounidenses acudan a urgencias cada año. Algunas estimaciones sugieren que estas complicaciones pueden contribuir a más de 250,000 muertes anuales, lo que las convierte en una de las principales causas de muerte en Estados Unidos.
"Estos episodios son mucho más comunes de lo que la mayoría de la gente cree", declaró a The Epoch Times el Dr. Nimit Agarwal, geriatra de la Universidad de Arizona que atendió a la paciente.
Muchos medicamentos son necesarios, incluso salvan vidas. Sin embargo, las señales de alerta de que un medicamento puede ser perjudicial a menudo pasan desapercibidas.
Situación 1: Cuando un efecto secundario parece un nuevo problema
La primera ocasión, y a menudo la más pasada por alto, es cuando un efecto secundario se confunde con algo nuevo.Muchas cascadas de prescripciones comienzan cuando aparece un nuevo síntoma después de iniciar un tratamiento farmacológico, y nadie relaciona ambos hechos.
"En muchos casos, los síntomas que aparecen tras comenzar un tratamiento farmacológico pueden ser, en realidad, efectos secundarios", afirmó Agarwal. Sin embargo, estos síntomas suelen parecerse a afecciones nuevas o a exacerbaciones de enfermedades preexistentes, lo que puede hacer que el medicamento original pase desapercibido.
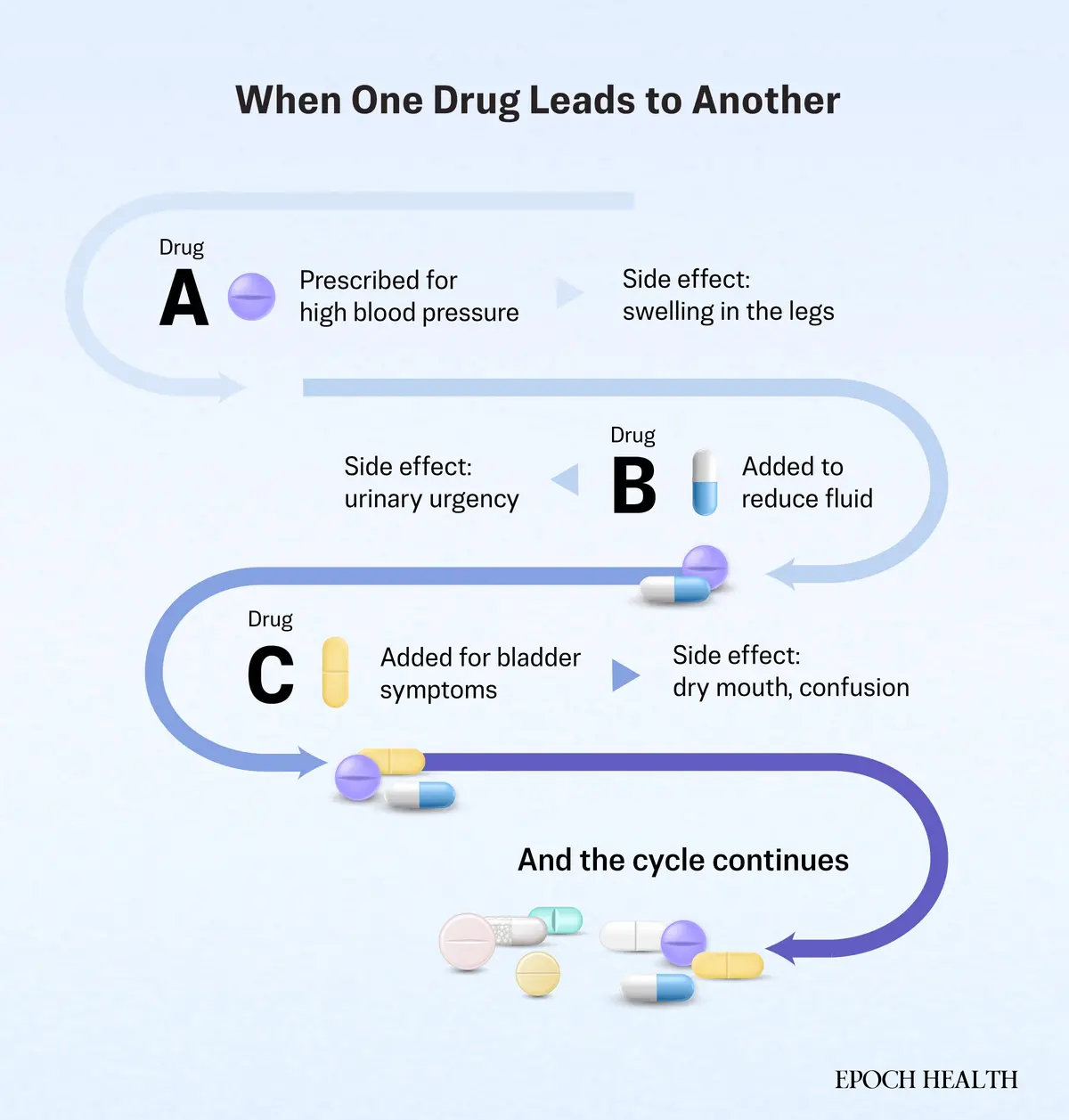 Ilustración de The Epoch Times, Shutterstock
Ilustración de The Epoch Times, ShutterstockLos adultos mayores suelen padecer varias enfermedades crónicas; más del 90 % de los estadounidenses mayores de 65 años tienen al menos una, y muchos manejan varias. Cuando aparecen mareos, fatiga o confusión, es fácil suponer que la afección está empeorando o simplemente que "así es como se ve el envejecimiento".
El momento en que se producen los efectos puede dificultar la identificación de esa conexión. Tanto los pacientes como los médicos esperan que los efectos secundarios aparezcan en cuestión de días o semanas, pero Aaron Tejani, farmacéutico clínico, afirma que pueden manifestarse meses después, tras un aumento de la dosis, un nuevo suplemento u otro medicamento que altere el equilibrio. Para entonces, la relación con el medicamento original ya no es evidente.
"Los médicos suelen intentar solucionar el problema más inmediato que tienen delante”, declaró Tejani a The Epoch Times. "Recetar otro medicamento puede dar la sensación de estar ayudando al paciente en ese momento", incluso cuando la causa subyacente es un fármaco que se empezó a tomar meses antes.
Judith Beizer, farmacéutica clínica y profesora de la Universidad de St. John's, señala un ejemplo común. El medicamento para la presión arterial amlodipino puede causar hinchazón en las piernas y los pies. En lugar de ajustar la dosis, a veces los médicos recetan un diurético para reducir la hinchazón, tratando el efecto secundario como si fuera un nuevo problema médico.
Al principio parece funcionar —la hinchazón disminuye—, pero el diurético crea un nuevo problema: aumenta la necesidad de orinar. Los adultos mayores pueden verse obligados a levantarse repetidamente para ir al baño por la noche. Cuando ya están inestables o medio dormidos, lo que aumenta el riesgo de caídas.
Se producen cadenas de reacciones similares con muchos medicamentos. La gabapentina, frecuentemente recetada para el dolor neuropático, puede causar hinchazón en las piernas, lo que lleva a recetar otro medicamento. Los fármacos anticolinérgicos utilizados para problemas de vejiga, alergias o mareos pueden interferir con la función vesical, lo que requiere el uso de nuevos medicamentos para controlar los síntomas urinarios o problemas de memoria.
Un estudio de 2025 publicado en el Journal of the American Geriatrics Society reveló que, de más de 23,500 residentes de residencias de ancianos estadounidenses que comenzaron un tratamiento con gabapentinoide, casi 1000 recibieron una nueva receta de un diurético de asa en cuestión de pocas semanas, a menudo porque el medicamento les provocaba hinchazón en las piernas y los pies, que se confundía con un problema cardíaco o renal independiente.
"Puede acabar tratando el efecto secundario en lugar de reconocer que el medicamento es la causa", declaró Beizer a The Epoch Times.
Cuando la lista de medicamentos supera los cinco o siete fármacos, suelen aparecer problemas, según explicó a The Epoch Times el Dr. George Hennawi, geriatra y director del Centro para el Envejecimiento Exitoso del Hospital MedStar Good Samaritan de Baltimore. Los primeros indicios pueden ser pequeños cambios en el equilibrio o el pensamiento. Los pacientes pueden sentirse ligeramente mareados, inestables o más confundidos de lo habitual. "Aunque un medicamento parezca inofensivo, debemos sospechar si aparecen nuevos síntomas tras comenzar a tomarlo", dijo.
Este mismo principio también se aplica más allá de los medicamentos recetados. Los medicamentos de venta libre, las vitaminas y los productos a base de hierbas también pueden contribuir. "Todo lo que se ingiere por cualquier motivo relacionado con la salud", dijo Tejani, "tiene el potencial de contribuir con el problema".
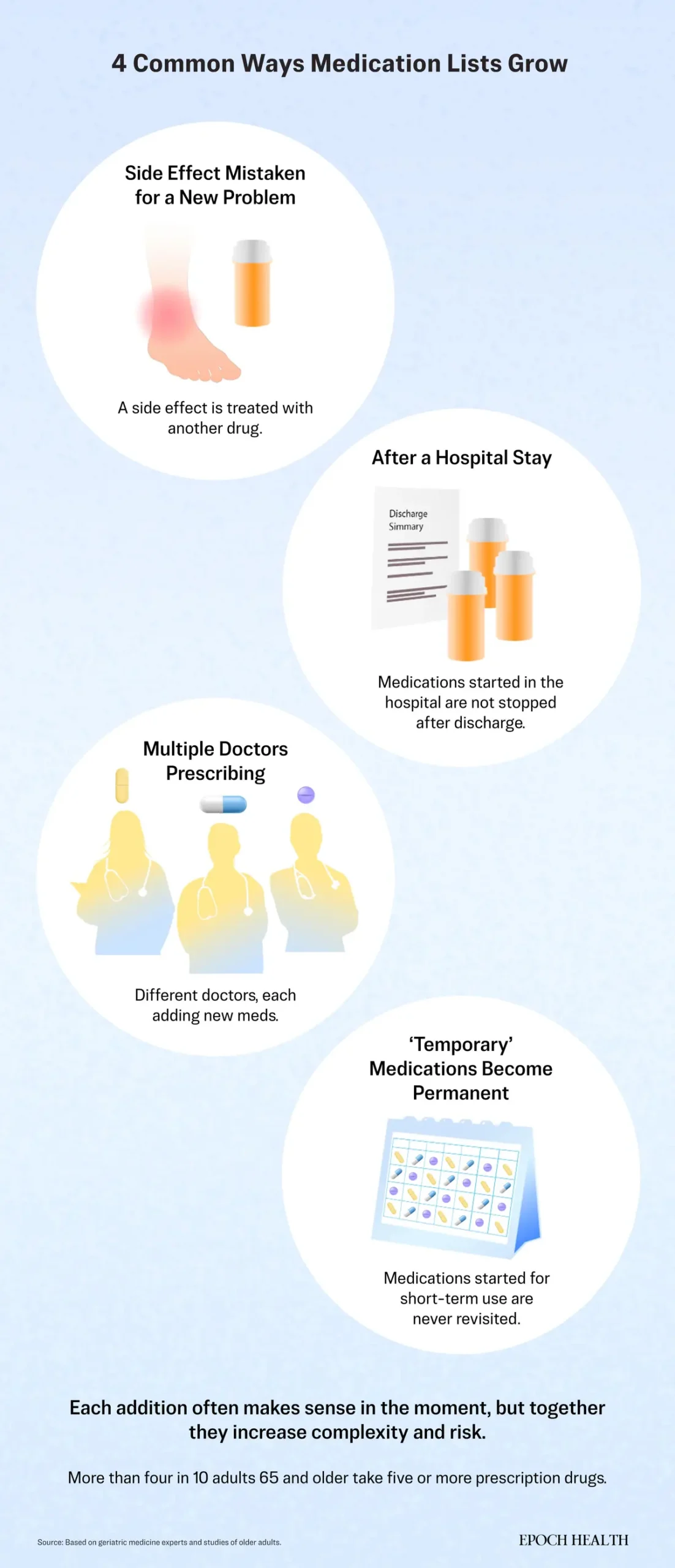 Ilustración de The Epoch Times, Shutterstock
Ilustración de The Epoch Times, ShutterstockSituación 2: Después de una hospitalización
Según el Dr. Agarwal, la hospitalización es uno de los momentos en que más crecen las listas de medicamentos.Durante la hospitalización, los médicos suelen ajustar las dosis o sustituir los medicamentos que el paciente toma por versiones preferidas por el hospital. Para cuando los pacientes regresan a casa, estos cambios pueden ser permanentes. Un paciente que llegó tomando un solo medicamento para la presión arterial puede salir con otro diferente en su receta y luego retomar el original en casa, a veces sin saber que ambos cumplen esencialmente la misma función.
Otros medicamentos que se empiezan a tomar durante la hospitalización, como somníferos, antiácidos o laxantes, también pueden permanecer en la lista mucho después de que el problema para el que fueron diseñados se haya resuelto. Rara vez se añaden todos de golpe. Una pastilla para el insomnio. Otra para la acidez estomacal causada por la primera. Una tercera para aliviar el estreñimiento provocado por el analgésico.
Las listas de medicamentos al momento del alta suelen ser menos fiables de lo que los pacientes suponen. "Prefiero no tener ninguna lista de medicamentos a tener una desactualizada", dijo Beizer.
Situación 3: Cuando varios médicos recetan
La lista de medicamentos también puede aumentar cuando los pacientes consultan a varios especialistas, cada uno de los cuales trata una afección diferente.Una persona puede consultar a un cardiólogo por una enfermedad cardíaca, a un endocrinólogo por la diabetes y a un médico de atención primaria para controlar la presión arterial y otras enfermedades crónicas. Cada especialista prescribe medicamentos según las pautas para esa enfermedad en particular.
"Casi todas las guías clínicas están diseñadas para una sola enfermedad", afirmó la Dra. Nancy Schoenborn, geriatra de la Facultad de Medicina de la Universidad Johns Hopkins. Sin embargo, muchos adultos mayores padecen varias enfermedades simultáneamente. Seguir todas las guías al mismo tiempo puede implicar añadir un medicamento tras otro.
Un solo diagnóstico, como la insuficiencia cardíaca, puede llevar al uso de siete u ocho medicamentos si se siguen las guías de tratamiento, explicó Schoenborn a The Epoch Times. Cada receta puede ser apropiada por sí sola, pero en conjunto, el costo aumenta rápidamente.
"Los pacientes con múltiples enfermedades crónicas suelen ser atendidos por varios especialistas», declaró la Dra. Milta Little, geriatra de la Universidad de Duke, a The Epoch Times. "Cada medicamento puede tener una razón legítima para ser recetado". Sin embargo, con el tiempo, los efectos combinados pueden volverse difíciles de desenredar.
Situación 4: Cuando los medicamentos "temporales" se quedan con nosotros
A veces, la lista de medicamentos crece simplemente porque nunca se suspenden aquellos que deberían ser de uso temporal. Un somnífero durante un período de estrés, un medicamento para el estómago después de una enfermedad o un laxante después de una cirugía. El problema inmediato mejora, pero la receta permanece.Parte del problema radica en la formación. A los médicos se les enseña exhaustivamente cómo iniciar la medicación, pero con menos frecuencia cómo revisarla posteriormente. "La prescripción está profundamente arraigada en la formación médica", afirmó Schoenborn. "La desprescripción es un concepto mucho más reciente".
En la práctica, revisar la lista completa de medicamentos puede llevar mucho más tiempo del que permiten la mayoría de las citas. "A menudo requiere una visita específica", declaró la Dra. Amelia Gennari, geriatra del Centro Médico de la Universidad de Vermont, a The Epoch Times. "Es difícil hacerlo al final de una cita de rutina".
Qué pueden hacer los pacientes
El objetivo no es evitar los medicamentos por completo. Muchos fármacos son esenciales y salvan vidas. Los expertos afirman que algunos hábitos sencillos pueden ayudar a evitar que la lista de medicamentos crezca gradualmente con el tiempo.Una de las medidas más efectivas es revisar periódicamente la medicación con un médico. Gennari recomienda solicitar una cita específica para revisar cada medicamento y determinar si aún es necesario. Los pacientes pueden facilitar este proceso llevando todos sus medicamentos a la consulta, incluyendo recetas, medicamentos de venta libre, vitaminas y suplementos.
Los expertos también recomiendan llevar una lista de medicamentos única y actualizada. Esta lista debe incluir todos los medicamentos, suplementos y vitaminas, junto con el motivo por el que se empezó a tomar cada uno. Llevar la misma lista a cada cita médica ayuda a garantizar que cada médico trabaje con la misma información.
Las transiciones en la atención médica merecen especial atención. Tras una hospitalización o una consulta con un especialista, revise la lista actualizada de medicamentos con su médico de cabecera. Pregúntele qué medicamentos añadidos eran temporales y si se puede suspender alguno. La conciliación de medicamentos es fundamental cuando es más probable que las listas aumenten.
Por último, los expertos afirman que es importante mantenerse alerta ante la aparición de nuevos síntomas tras la adición o el ajuste de la medicación.
"Si cree que tiene un problema médico, siempre debe cuestionar primero los medicamentos que está tomando como posible causa de ese problema", dijo Tejani.
A veces, el síntoma más reciente no indica en absoluto una nueva enfermedad, sino una señal de que algo que ya está tomando puede estar causándote daño.
¿Qué sigue?: Muchas cascadas de medicamentos comienzan con una sola receta. En el próximo artículo, analizaremos cómo decidir si conviene comenzar un nuevo medicamento.
___________________
Vea la serie completa:
Parte 1: El tiempo promedio de espera para una cita médica es de 31 días: cómo ser atendido antes
Parte 2: Su médico tiene 15 minutos: Sepa cómo aprovechar cada uno
Parte 3: Sala de emergencias: ¿Atención médica urgente o esperar? Consejos para decidir
Parte 4: "Normal" no siempre es normal: Lo que realmente significan los resultados de laboratorio
Parte 5: El poder de una pausa: cuándo solicitar una segunda opinión médica y cómo hacerlo
Parte 6: Cómo las pruebas y los tratamientos se convierten en una "cascada médica"
Parte 7: Qué debe saber antes de aceptar las pruebas de detección de rutina
Parte 8: Por qué sus registros médicos pueden provocar errores y qué puede hacer al respecto
Parte 9: Cómo protegerse cuando una enfermedad le impide hablar
Parte 10: Por qué ser un paciente pasivo ya no es suficiente
Parte 11: Una de cada tres personas utiliza tratamientos alternativos: cómo elegir el mejor para usted
Parte 12: Cuando un medicamento se convierte en muchos: cómo evitar la cascada de prescripciones