Esta es la parte 14 de "El manual del paciente inteligente"
Herramientas prácticas que le ayudarán a orientarse sobre médicos, pruebas, tratamientos y costes, para que pueda evitar problemas, tomar decisiones informadas y convertirse en un participante activo en su atención médica.
_____________________________
Durante más de dos décadas, "Jane", una mujer de unos 70 años, tomó la misma pastilla blanca cada noche para dormir. Se la habían recetado cuando la menopausia empezó a alterar su descanso.Intentó dejarlo más de una vez pero cada vez el insomnio regresaba con fuerza. No era que realmente necesitara el medicamento; su cuerpo se había vuelto dependiente de él.
Con la ayuda de Stacey D'Angelo, una farmacéutica de Toronto especializada en la reducción gradual de la medicación, Jane fue disminuyendo la dosis a lo largo de seis meses. Adoptó un horario de sueño regular, se expuso a la luz matutina y acondicionó su habitación para que fuera más fresca y oscura.
Por primera vez en más de 20 años, durmió toda la noche sin necesidad de tomar ninguna pastilla.
"Supuse que después de tantos años habría oído hablar de la higiene del sueño", comentó D'Angelo a The Epoch Times. "Pero no la conocía".
Al igual que muchos estadounidenses, Jane siguió tomando un medicamento más tiempo del necesario. Puede que existieran alternativas no farmacológicas, o que estuviera destinado a un uso a corto plazo, pero lo continuó durante años, a veces décadas, sin una nadie lo revisara.
La deprescripción —el proceso de reducir o suspender de forma segura los medicamentos que ya no son útiles o que pueden causar daño— rara vez se enseña en la formación médica o farmacéutica.
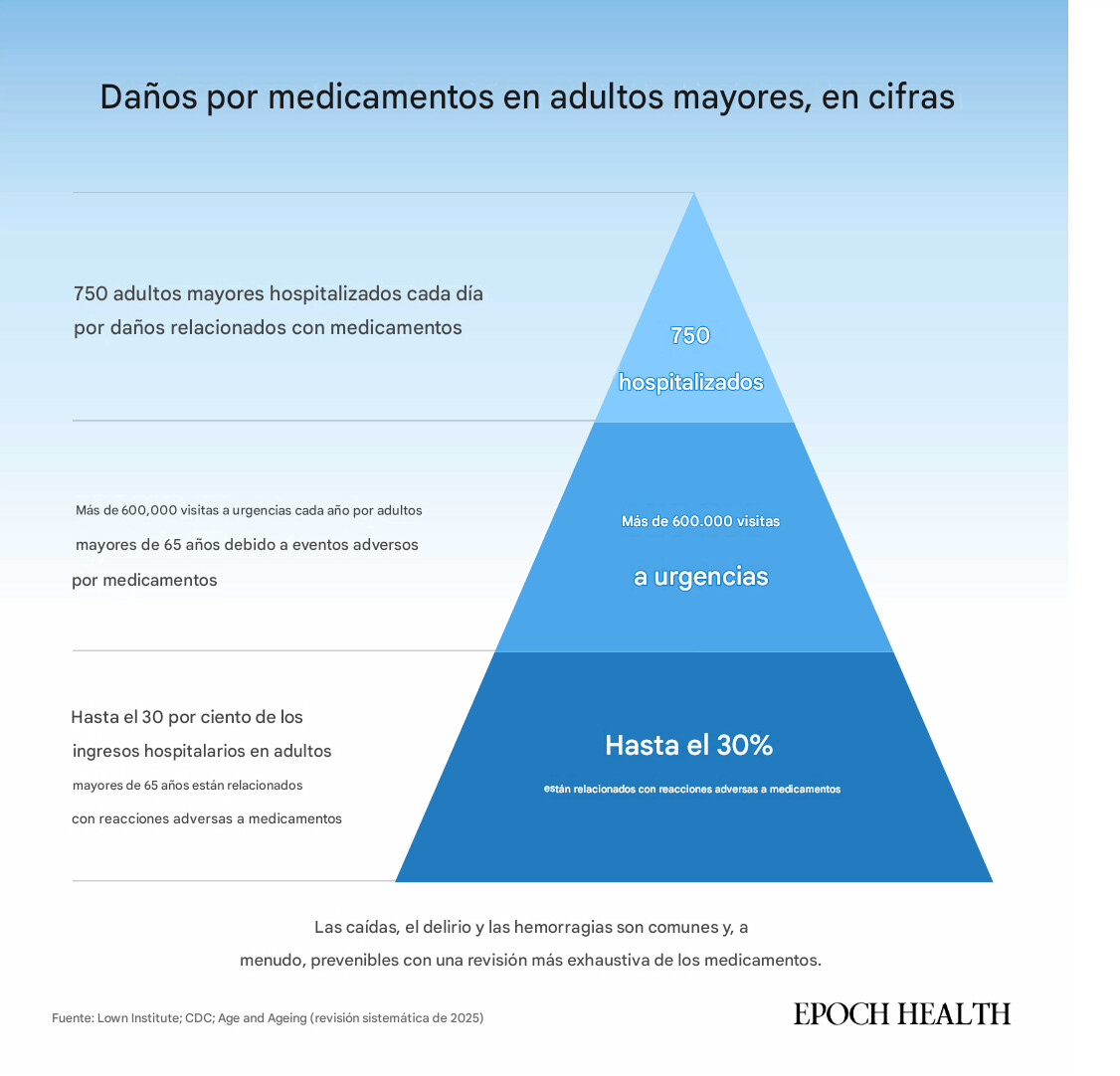
Las consecuencias pueden ser graves. Según el Instituto Lown, se estima que 750 adultos mayores en Estados Unidos son hospitalizados cada día debido a daños relacionados con la medicación.
 The Epoch Times
The Epoch Times"Cada medicamento tiene un tiempo de uso", explicó a The Epoch Times DeLon Canterbury, farmacéutico geriátrico certificado y fundador de GeriatRx, un servicio personalizado centrado en la seguridad de los medicamentos.
Los medicamentos no avisan cuando han cumplido su propósito.
¿Por dónde empezar?
La reducción de los medicamentos comienza haciendo un inventario claro.Los pacientes necesitan una lista precisa y actualizada de todo lo que toman, incluidos los medicamentos con receta, los de venta libre y los suplementos, y comprender claramente para qué sirve cada uno.
"Mucha gente simplemente toma cosas sin siquiera saber por qué las empezaron", dijo Canterbury.
Un médico puede comenzar a administrar un reductor de ácido estomacal durante una hospitalización. Un profesional de la salud puede recetar una pastilla para dormir durante la menopausia o añadir un ansiolítico durante un período de estrés. En su momento, cualquiera de estas medidas pudo haber tenido sentido. Años después, es posible que el paciente ya no tenga el problema original, pero siga tomando el medicamento.
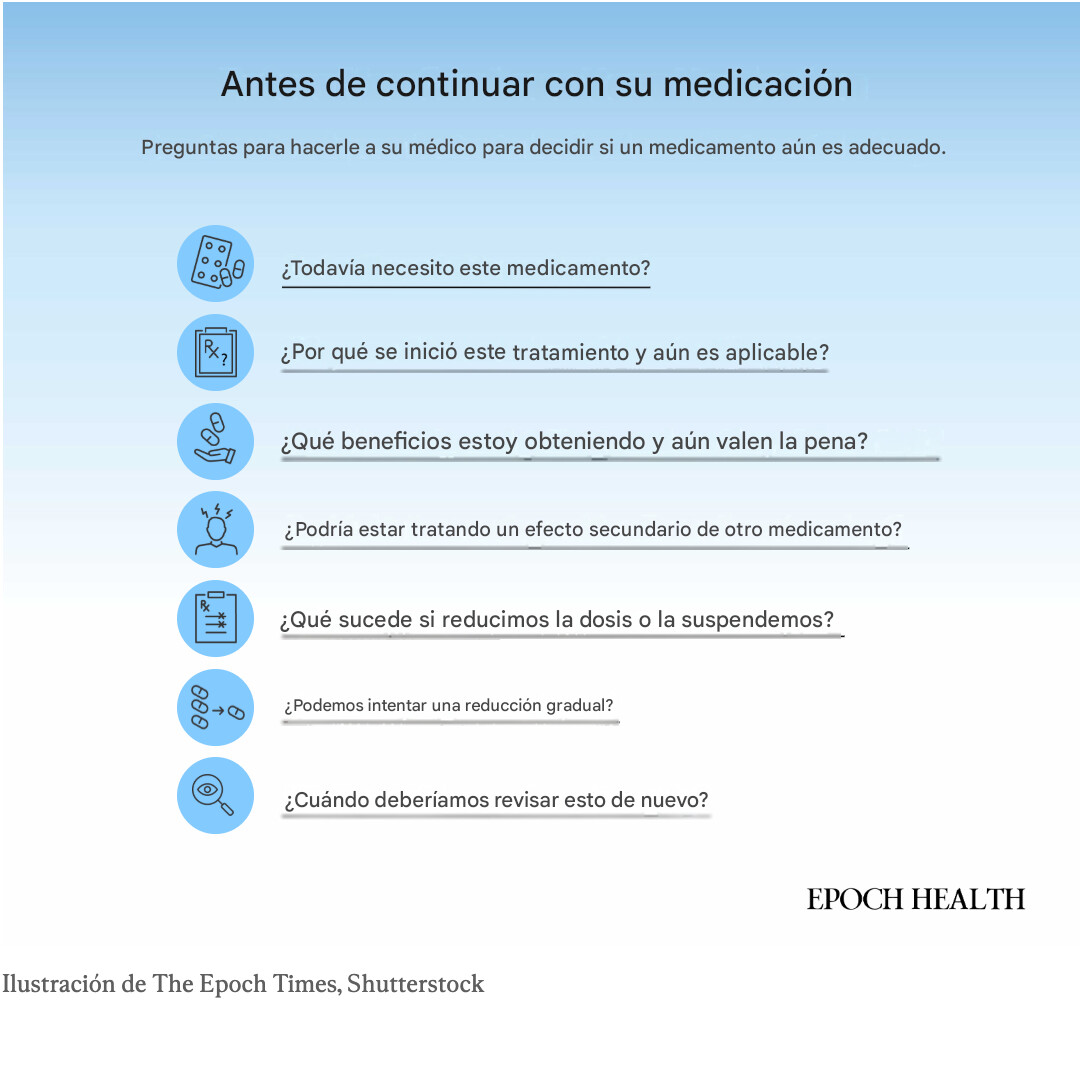
Esto plantea la pregunta clave para quien toma medicamentos a largo plazo: ¿Por qué tomo esto? ¿Volvería a tomarlo hoy? Esta pregunta refleja el proceso de prescripción a la inversa.
Lleve su lista a una sola persona y dedique tiempo a revisarla
Una vez que tenga una lista clara, llévela a un médico que pueda revisar el tratamiento completo; idealmente, a su médico de cabecera, quien puede coordinar con los especialistas. Si varios médicos le recetan medicamentos, pídale a uno que tome la iniciativa.La Dra. Gennari recomienda pedir una cita exclusiva centrada exclusivamente en los medicamentos.
"Traiga todo consigo, incluso los medicamentos de venta libre, y pídale al médico que le explique cómo cada uno le beneficia más de lo que le perjudica", dijo.
La conversación puede comenzar de forma sencilla: "Me gustaría repasar mis medicamentos uno por uno y saber si todavía necesito cada uno de ellos". Si siente que la conversación va muy rápido, pida más tiempo.
Algunas clínicas, sobre todo en geriatría o en grandes sistemas de salud, integran a los farmacéuticos en el equipo de atención. Este tipo de colaboración puede ser especialmente valiosa, según Gennari, ya que los farmacéuticos están capacitados para detectar interacciones medicamentosas y, a menudo, identificar maneras de reducir el consumo de medicamentos. Sin embargo, su uso sigue estando muy infrautilizado.
Comience con un solo medicamento, no con todos
Retirar medicamentos no es una decisión de todo o nada. Es una serie de pequeñas decisiones.Los médicos suelen comenzar por retirar un solo medicamento que ya no sea necesario, que esté causando efectos secundarios o que ya no se ajuste a los objetivos del paciente.
Cuando los pacientes notan nuevos síntomas, no siempre se trata de una nueva enfermedad.
"Hay que asumir que cualquier síntoma nuevo podría deberse a un medicamento" dijo Canterbury.
Los mareos, la fatiga, la confusión, la falta de sueño o las caídas se atribuyen con frecuencia al envejecimiento, pero también pueden deberse a medicamentos o a sus interacciones.
En ocasiones, un medicamento sigue funcionando según lo previsto, pero ya no se ajusta a los objetivos del paciente ni a su etapa de vida.
"Hay ocasiones en que el beneficio es a largo plazo", dijo Gennari, "pero es posible que el paciente no viva lo suficiente para ver ese beneficio, o que ya no lo desee".
Las cascadas de prescripción son comunes: el efecto secundario de un medicamento se trata con otro, y luego con otro más.
"A menudo se puede rastrear el origen", dijo Canterbury. "La droga A dio lugar a la droga B, que a su vez dio lugar a la droga C".
Haga un plan antes de cambiar nada
El siguiente paso es decidir cómo reducir o suspender el medicamento de forma segura, generalmente con la ayuda de un médico. Algunos fármacos se pueden suspender con relativa facilidad. Otros, como ciertos antidepresivos, benzodiazepinas, betabloqueantes y esteroides, suelen requerir una reducción gradual para evitar síntomas de abstinencia o de efecto rebote."Ese método —reducir la dosis a la mitad y suspender el tratamiento— no funciona para todos", dijo D'Angelo.
Con frecuencia, atiende a pacientes que intentan suspender un medicamento, empeoran en cuestión de días o semanas y concluyen que aún lo necesitan. Sin embargo, los síntomas que reaparecen tras suspender un medicamento demasiado rápido no siempre se deben a la reaparición de la enfermedad subyacente, sino más bien a la forma en que se redujo la dosis. Una reducción gradual, a veces durante meses, puede marcar la diferencia al darle al cuerpo tiempo para adaptarse.
"El cerebro se adapta a tener el medicamento presente", dijo D'Angelo. "Si se retira demasiado rápido, el sistema no ha tenido tiempo de reajustarse".
Las guías para el uso de benzodiacepinas y fármacos similares suelen recomendar reducciones graduales —a menudo del 5 % al 10 % cada dos a cuatro semanas, y generalmente no más del 25 % cada dos semanas— adaptadas a cada paciente. Cuando se realiza de forma cuidadosa y bajo una estrecha supervisión, la desprescripción suele ser exitosa.
Los estudios demuestran que la gran mayoría —normalmente entre el 70 y más del 90 %— de las recomendaciones para reducir el medicamento se implementan cuando pacientes y médicos colaboran.
Construya un sistema de apoyo más allá del medicamento
La reducción de la medicación funciona mejor cuando se sustituye por otra sustancia, no por otro medicamento, sino por un tratamiento que alivie el problema que el medicamento enmascaraba. Las pastillas para dormir pueden enmascarar el insomnio sin corregir los patrones de sueño; los antiácidos pueden aliviar el reflujo sin cambios en la dieta; los ansiolíticos pueden calmar los síntomas sin abordar, el estrés ni las rutinas.Cuando se suspenden esos medicamentos sin ningún otro tratamiento, los síntomas suelen reaparecer, a veces rápidamente. Por eso, los médicos recomiendan combinar la reducción de los medicamentos con cambios sencillos y específicos en el estilo de vida.
"Todas estas son herramientas más", dijo D'Angelo. "La medicación es una de ellas, pero no la única".
Las medidas que favorecen un estilo de vida saludable ayudan a estabilizar el organismo a medida que se reducen los medicamentos, lo que hace que el proceso sea más tolerable y, en algunos casos, resuelve el problema que el medicamento estaba destinado a tratar.
Monitorea lo que ocurre
Una vez que se ha establecido un plan para la reducción gradual del medicamento, el siguiente paso es observar qué sucede.Los médicos sugieren llevar un registro sencillo del sueño, el estado de ánimo, la energía, el dolor y otros síntomas después de cada cambio de dosis para que sea más fácil detectar patrones.
A medida que el cuerpo se adapta, los pacientes pueden notar cambios temporales como insomnio, ansiedad, fatiga, mareos o cambios en el apetito. Estos síntomas suelen ser pasajeros, pero pueden resultar inquietantes si son inesperados. Si los síntomas persisten o empeoran, puede significar que la reducción gradual de la dosis se está realizando demasiado rápido.
Medicamentos que vale la pena cuestionar primero
No todos los medicamentos requieren revisión; algunos son esenciales. Sin embargo, a medida que la salud cambia con la edad, ciertos tipos de medicamentos suelen requerir una revisión más exhaustiva, ya que conllevan mayores riesgos para los adultos mayores.Los investigadores han descubierto que entre el 65 % y el 93 % de los adultos mayores que sufrieron lesiones por caídas tomaban al menos un medicamento que aumentaba el riesgo de caídas.
Los médicos suelen comenzar con los Criterios de Beers de la Sociedad Estadounidense de Geriatría, una guía que señala los "medicamentos potencialmente inapropiados (MPI)". Judith Beizer, farmacéutica clínica que ha trabajado en los criterios, describe la guía como una simple "señal de alto": es momento de hacer una pausa, reevaluar y preguntarse si el medicamento sigue siendo el adecuado o si existe una alternativa más segura.
En numerosos estudios , más de la mitad de los adultos mayores reciben al menos uno de estos medicamentos, y las tasas aumentan en hospitales o centros especializados. Las benzodiazepinas y fármacos relacionados suelen encabezar la lista.
Eso no significa que los PIM siempre estén equivocados. Significa que merecen una revisión más detallada, especialmente estos culpables frecuentes:
- Pastillas para dormir y ansiolíticos: Las benzodiazepinas y los "fármacos Z", como el Ambien, aumentan el riesgo de caídas, confusión, problemas de memoria y somnolencia al día siguiente, y pueden ser difíciles de dejar de tomar.
- Medicamentos anticolinérgicos: Se utilizan para tratar diversas afecciones, como problemas de vejiga, alergias, náuseas, EPOC y asma, y también como medicamentos de venta libre para el mareo y para conciliar el sueño. Pueden agravar la confusión, el estreñimiento, la sequedad bucal y los problemas urinarios, síntomas que a menudo se atribuyen al simple hecho de "envejecer".
- Medicamentos reductores de ácido para la acidez estomacal y el reflujo: Incluyen inhibidores de la bomba de protones como el omeprazol. Su uso prolongado puede contribuir a riesgos como infecciones, deficiencias nutricionales u otros problemas, incluso cuando la dieta u otras medidas serían suficientes.
- Medicamentos antiinflamatorios no esteroideos: como el ibuprofeno o el naproxeno. Su uso prolongado aumenta el riesgo de hemorragias estomacales, problemas renales, hipertensión arterial y problemas cardíacos.
Una forma diferente de ver los medicamentos
Los medicamentos son herramientas, no elementos permanentes. Cumplen una función, se pueden ajustar según cambien las circunstancias y, a veces, se dejan de lado cuando ya no son adecuados."Es fácil empezar a tomar medicamentos recetados", dijo Canterbury. "Tomarse el tiempo para reconsiderarlos puede ser uno de los pasos más importantes para proteger su salud".
Para muchos, esa reconsideración comienza solo cuando los pacientes lo solicitan.
_____________________
Vea la serie completa:
Parte 1: El tiempo promedio de espera para una cita médica es de 31 días: cómo ser atendido antes
Parte 2: Su médico tiene 15 minutos: Sepa cómo aprovechar cada uno
Parte 3: Sala de emergencias: ¿Atención médica urgente o esperar? Consejos para decidir
Parte 4: "Normal" no siempre es normal: Lo que realmente significan los resultados de laboratorio
Parte 5: El poder de una pausa: cuándo solicitar una segunda opinión médica y cómo hacerlo
Parte 6: Cómo las pruebas y los tratamientos se convierten en una "cascada médica"
Parte 7: Qué debe saber antes de aceptar las pruebas de detección de rutina
Parte 8: Por qué sus registros médicos pueden provocar errores y qué puede hacer al respecto
Parte 9: Cómo protegerse cuando una enfermedad le impide hablar
Parte 10: Por qué ser un paciente pasivo ya no es suficiente
Parte 11: Una de cada tres personas utiliza tratamientos alternativos: cómo elegir el mejor para usted
Parte 12: Cuando un medicamento se convierte en muchos: cómo evitar la cascada de prescripciones
Parte 13: Antes de surtir una nueva receta, hágase estas 5 preguntasParte 14: Cuándo suspender un medicamento y cómo hacerlo de forma segura
















