Casi 18 millones de personas en todo el mundo padecen artritis reumatoide, incluyendo más de 1.3 millones en Estados Unidos. Esta enfermedad autoinmune crónica causa que el sistema inmunológico ataque por error los tejidos articulares del propio cuerpo y, a través de una inflamación generalizada, también puede dañar órganos vitales.
La artritis reumatoide, que no tiene una cura conocida, es una de las principales causas de discapacidad entre los adultos mayores y puede acortar la esperanza de vida entre seis y siete años si no se trata adecuadamente.
Sin embargo, las limitaciones físicas relacionadas con la artritis son en gran medida prevenibles y tratables cuando se identifica a tiempo.
¿Cuáles son los síntomas y los signos tempranos de la artritis reumatoide?
La mayoría de las personas asocian la artritis con el dolor articular, pero la simetría es el sello distintivo de la artritis reumatoide, lo que significa que normalmente se ven afectadas las mismas articulaciones en ambos lados del cuerpo.Los primeros síntomas de la artritis reumatoide incluyen:
⬩Dolor y rigidez simétricos en las articulaciones
⬩Rigidez matutina de las articulaciones que se mantiene por al menos una hora
⬩Sensibilidad e hinchazón en las articulaciones
⬩A medida que la enfermedad avanza, los síntomas pueden incluir una disminución de la amplitud de movimiento y deformidades visibles en las articulaciones.
⬩Alrededor del 40 % de las personas con artritis reumatoide también presenta signos y síntomas sistémicos, especialmente durante los brotes de la enfermedad. Estos pueden incluir:
⬩Fatiga persistente
⬩Fiebre baja
⬩Pérdida de peso involuntaria
⬩Nódulos en la piel
⬩Problemas digestivos
⬩Dificultad para dormir
⬩Inflamación que afecta a los pulmones, el corazón, los vasos sanguíneos, los riñones y los nervios
¿Qué causa la artritis reumatoide?
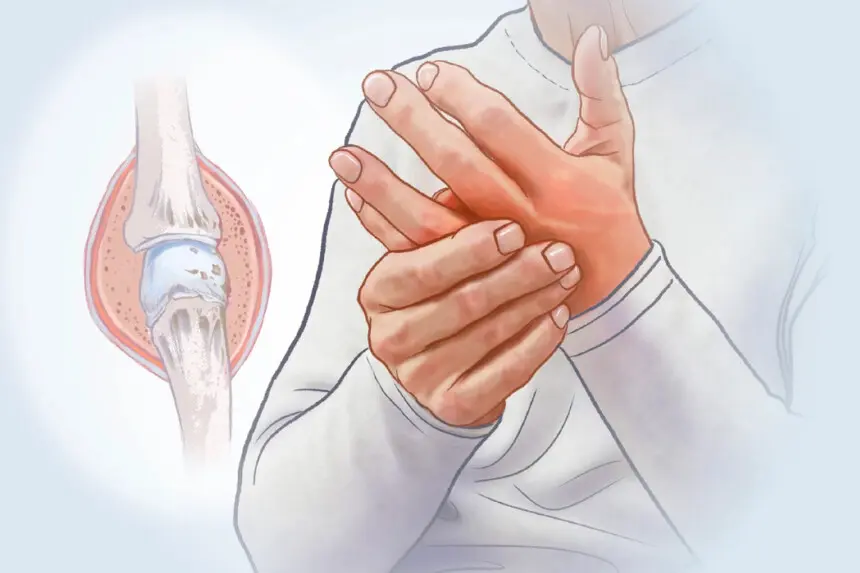
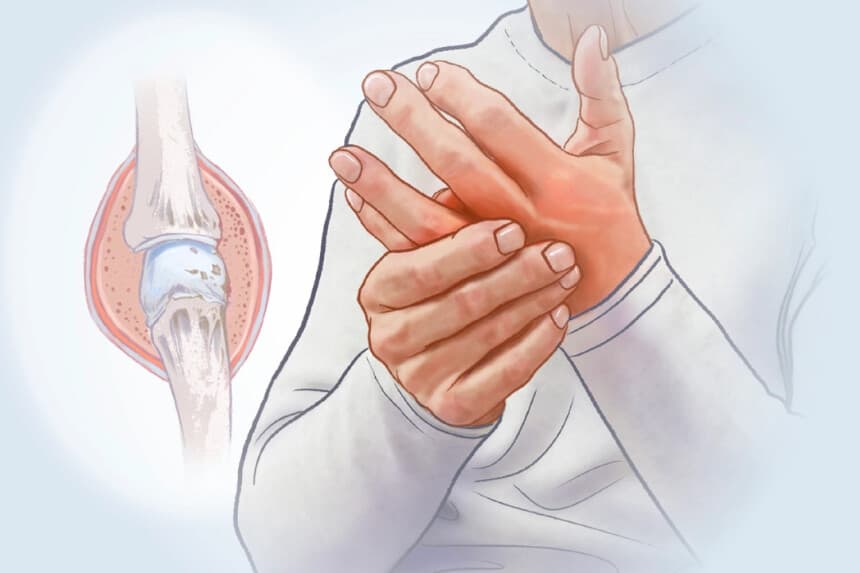
La artritis reumatoide se produce cuando factores genéticos y ambientales activan las células inmunitarias y los autoanticuerpos que atacan la membrana sinovial o revestimiento de las articulaciones. La membrana sinovial inflamada se espesa y se convierte en un tejido anormal llamado pannus. Tanto el pannus como los autoanticuerpos generan una liberación de citocinas inflamatorias y enzimas destructoras de tejidos que dañan el cartílago y los huesos. Esto causa un estrechamiento del espacio articular, dolor, rigidez, movilidad reducida e inflamación sistémica.La artritis reumatoide suele comenzar en las pequeñas articulaciones de las manos, las muñecas y los pies, pero puede afectar a cualquier articulación con membrana sinovial, incluidos los hombros, las rodillas y los codos.
1. Factores genéticos
Aún no se conoce con exactitud la causa de la artritis reumatoide. La genética representa aproximadamente entre el 50 % y el 60 % del riesgo de sufrir de artritis reumatoide, y se han identificado muchas variantes genéticas. Sin embargo, los genes por sí solos no causan la artritis reumatoide. Los desencadenantes ambientales pueden activar estos genes a través de cambios epigenéticos (interruptores moleculares que activan o desactivan los genes), creando una vía desde la exposición hasta la enfermedad.2. Desencadenantes ambientales
Los desencadenantes ambientales que se han relacionado con la artritis reumatoide incluyen:Tabaquismo y humo en el ambiente
El tabaquismo es un factor ambiental bien establecido que desencadena la artritis reumatoide. Este estimula la citrulinación, un cambio químico en las proteínas, especialmente en los pulmones, que puede generar una respuesta inmunitaria. Esta respuesta inmunitaria puede desarrollarse años antes de que aparezcan los primeros síntomas de la artritis reumatoide. Tanto el tabaquismo activo como la exposición al humo en el ambiente, especialmente durante la infancia, aumentan el riesgo de padecer artritis reumatoide y empeoran la gravedad de la enfermedad.
Salud bucal y enfermedad de las encías
La enfermedad crónica de las encías está estrechamente relacionada con la artritis reumatoide. La bacteria Porphyromonas gingivalis, que se encuentra habitualmente en la periodontitis, puede desencadenar la citrulinación y la producción de osteoclastos, células que destruyen el tejido óseo. Esto crea una vía directa entre la inflamación bucal y la inflamación articular.
Alteración del microbioma
El intestino alberga la mayor parte del sistema inmunitario, y la alteración de las bacterias beneficiosas, o disbiosis, en el intestino o la boca puede desencadenar una disfunción inmunitaria. La disbiosis se observa en la artritis reumatoide y puede amplificar la inflamación, aumentar la permeabilidad intestinal y permitir que fragmentos bacterianos entren en el organismo, lo que desencadena reacciones inmunitarias que contribuyen a perpetuar el proceso de la enfermedad.
Infecciones
Ciertas infecciones se han asociado con el desarrollo de la artritis reumatoide, entre ellas el virus de Epstein-Barr y el SARS-CoV-2. Algunos estudios también informan de tasas más altas de nuevos casos de artritis reumatoide en el año siguiente a la enfermedad de Lyme. Estas infecciones pueden confundir al sistema inmunológico, haciendo que confunda los propios tejidos del organismo con partes del virus o la bacteria, un fenómeno denominado mimetismo molecular.
Dieta contra la inflamación
Una alimentación con alto contenido de alimentos ultraprocesados, azúcares refinados, grasas poco saludables y sal, favorece la inflamación crónica y aumenta la permeabilidad intestinal, también conocida como "intestino permeable". Esto permite que fragmentos bacterianos entren en el torrente sanguíneo y amplifica la inflamación. También puede alterar la microbiota intestinal.
Deficiencia de vitamina D
La exposición insuficiente a la luz solar, que conduce a niveles bajos de vitamina D, se asocia sistemáticamente con un mayor riesgo de padecer artritis reumatoide y con la gravedad de la enfermedad. La vitamina D desempeña un papel clave en la regulación inmunitaria, y su deficiencia conduce a una función inmunitaria subóptima, lo que permite una inflamación descontrolada que puede desencadenar la artritis reumatoide.
Estrés crónico
El estrés psicológico a largo plazo altera la regulación inmunitaria y provoca una inflamación persistente. Aumenta las citocinas proinflamatorias y puede hacer que el sistema inmunitario responda menos a las señales antiinflamatorias naturales del cuerpo, creando condiciones que pueden promover la actividad autoinmune.
Cambios hormonales
La artritis reumatoide suele aparecer o empeorar durante los cambios hormonales en las mujeres, incluyendo el posparto, la perimenopausia y la menopausia. El estrógeno y la progesterona influyen en las respuestas inmunitarias, y su fluctuación puede activar procesos autoinmunes.
Exposición a sustancias tóxicas
Las sustancias ambientales nocivas, como la contaminación atmosférica (partículas en suspensión y gases de escape de los motores diésel), el polvo de sílice procedente de la minería, la construcción o la cantería, los metales pesados, los pesticidas y los productos químicos industriales, se han relacionado con un mayor riesgo y gravedad de padecer artritis reumatoide. Estas exposiciones tóxicas pueden causar estrés oxidativo, inflamación de los pulmones y las vías respiratorias y activación inmunitaria.
Factores de riesgo
Aunque los desencadenantes mencionados anteriormente pueden provocar directamente la aparicicón de artritis reumatoide, las siguientes características aumentan la probabilidad de desarrollarla:⬩Obesidad: Las investigaciones demuestran que el exceso de grasa corporal, especialmente alrededor del abdomen, aumenta el riesgo de sufrir artritis reumatoide, empeora los síntomas, aumenta la actividad de la enfermedad y puede afectar la respuesta a ciertos medicamentos. La grasa corporal también libera sustancias químicas que alimentan la inflamación, alteran el equilibrio hormonal y añaden estrés a las articulaciones.
⬩Estatus socioeconómico: Los niveles más bajos de ingresos y educación se asocian con un mayor riesgo de padecer artritis reumatoide, lo que tal vez refleje diferencias en el tabaquismo, la exposición en el lugar de trabajo y el estrés.
⬩Sexo: Las mujeres son aproximadamente tres veces más propensas a desarrollar artritis reumatoide que los hombres.
⬩Edad: La artritis reumatoide puede aparecer a cualquier edad, pero la mayoría de los diagnósticos se producen entre los 30 y los 50 años.
⬩Antecedentes familiares: Tener un familiar de primer grado con artritis reumatoide aumenta el riesgo aproximadamente de padecerla cuatro veces.
⬩Enfermedades autoinmunes: Tener otra enfermedad autoinmune también aumenta la probabilidad de desarrollar artritis reumatoide. Estas enfermedades comparten un mecanismo subyacente común y se ha observado en estudios clínicos que se agrupan en la misma persona.
¿Cuáles son los tipos de artritis reumatoide?
Artritis significa simplemente inflamación de las articulaciones, pero esta sola palabra abarca más de 100 enfermedades diferentes. La artritis reumatoide es uno de los tipos más comunes y con mayor impacto. Se diferencia de la osteoartritis, que es principalmente una enfermedad degenerativa de las articulaciones provocada por el desgaste y no por un ataque del sistema inmunitario.Debido a que la artritis reumatoide es una enfermedad autoinmune, lo normal sería encontrar autoanticuerpos en los análisis de sangre. Sin embargo, en aproximadamente un tercio de las personas con artritis reumatoide, estos anticuerpos no están presentes. Esta diferencia divide la artritis reumatoide en dos tipos: artritis reumatoide seropositiva (con autoanticuerpos) y artritis reumatoide seronegativa (sin autoanticuerpos detectables). El tipo seropositivo puede ser más agresivo y más propenso a causar síntomas fuera de las articulaciones.
¿Cómo se diagnostica la artritis reumatoide?
El diagnóstico de la artritis reumatoide implica combinar un examen físico con análisis de sangre específicos y estudios de imagen. También requiere descartar otras enfermedades con síntomas similares, como la artritis psoriásica o el lupus.Los médicos suelen utilizar un sistema de puntuación estandarizado que tiene en cuenta el grado de afectación de las articulaciones, los marcadores sanguíneos y la duración de los síntomas. En este sistema, una puntuación de seis o más respalda el diagnóstico de artritis reumatoide.
Análisis de sangre
Los análisis de sangre ayudan a confirmar el diagnóstico de artritis reumatoide, evaluar la actividad de la enfermedad y controlar la eficacia de los tratamientos a lo largo del tiempo.⬩Anticuerpos: Los análisis de sangre más útiles desde el punto de vista clínico son el factor reumatoide (FR) y los anticuerpos antipeptidos cíclicos citrulinados (anti-CCP). El FR se dirige a los anticuerpos del propio organismo, mientras que los anti-CCP se dirigen a las proteínas citrulinadas y son más específicos para la artritis reumatoide. Los anti-CCP pueden aparecer años antes de que comiencen los síntomas.
⬩Marcadores inflamatorios: La proteína C reactiva y la velocidad de sedimentación globular miden la inflamación sistémica para ayudar a evaluar la actividad de la enfermedad, aunque también pueden darse niveles elevados en otras afecciones inflamatorias.
⬩Hemograma completo (CBC): Un CBC con diferencial comprueba los glóbulos rojos y blancos y las plaquetas para detectar complicaciones o descartar otros problemas. Muchas personas con artritis reumatoide desarrollan anemia porque las citocinas inflamatorias suprimen la producción de glóbulos rojos y afectan al metabolismo del hierro.
Imágenes
Los estudios a través de análisis de imagen ayudan a identificar los signos característicos de la artritis reumatoide, como el daño simétrico de las articulaciones, el adelgazamiento de los huesos alrededor de las articulaciones, el estrechamiento del espacio articular, la hinchazón, los quistes y los nódulos. Se pueden utilizar las siguientes herramientas:Radiografías: ampliamente disponibles y de bajo coste, pero menos sensibles para la detección precoz de la enfermedad.
Ecografía: más sensible para las erosiones tempranas y puede mostrar la inflamación activa.
Tomografía computarizada: rara vez se utiliza debido a la exposición a la radiación, pero ofrece imágenes 3D de alta resolución.
Resonancia magnética: la más precisa para la detección temprana y la identificación de la inflamación de la médula ósea.
Pruebas de medicina funcional
Algunos profesionales de la medicina funcional pueden utilizar pruebas adicionales para identificar las causas de enfermedades base y orientar los planes de tratamiento personalizados. Estas pueden incluir un análisis completo de las heces para evaluar los desequilibrios bacterianos intestinales, pruebas de vitamina D, pruebas de metales pesados, pruebas hormonales, pruebas de sensibilidad alimentaria y pruebas de metilación para evaluar cómo gestiona el cuerpo la desintoxicación y otros procesos clave.¿Cuáles son los tratamientos para la artritis reumatoide?
La artritis reumatoide requiere un tratamiento personalizado, con base en la etapa de la enfermedad y se debe comenzar lo antes posible. Actualmente, muchos médicos utilizan una estrategia de tratamiento por objetivos, en la que se establece una meta clara, generalmente la remisión o una baja actividad de la enfermedad, y se ajusta el tratamiento periódicamente hasta alcanzar y mantener esa meta.Terapias de primera línea
El tratamiento convencional de primera línea para la artritis reumatoide suele seguir un enfoque gradual, comenzando con medicamentos que controlan el dolor y la inflamación y progresando hacia medicamentos que desaceleran la actividad de la enfermedad.⬩Alivio del dolor: El acetaminofén ayuda con el dolor, pero no reduce la inflamación.
⬩Medicamentos antiinflamatorios: Los medicamentos antiinflamatorios no esteroideos (AINE), como el ibuprofeno y el naproxeno, ayudan a reducir el dolor y la inflamación.
Esteroides: Los glucocorticoides, como la prednisona, pueden suprimir rápidamente las respuestas inmunitarias y la inflamación, y a menudo se utilizan a corto plazo o durante los brotes.
Medicamentos antirreumáticos modificadores de la enfermedad (DMARD) tradicionales: Los DMARD, como la hidroxicloroquina, el metotrexato, la leflunomida y la sulfasalazina, ralentizan la progresión de la enfermedad y pueden utilizarse solos o en combinación con productos biológicos.
Estos pueden tardar de dos a tres meses o más en surtir efecto.
Terapias biológicas y dirigidas
Si las terapias de primera línea no logran controlar la artritis reumatoide, el tratamiento puede avanzar a terapias que modifican el proceso de la enfermedad.⬩Biológicos: Estos medicamentos bloquean objetivos inmunitarios específicos implicados en la artritis reumatoide, como el TNF, la IL-6, las células B o la activación de las células T. Algunos ejemplos son el etanercept, el adalimumab, el tocilizumab, el rituximab y el abatacept.
⬩FAME sintéticas dirigidas: Los inhibidores de la Janus quinasa, como el tofacitinib y el baricitinib, interrumpen las vías de señalización intracelular que impulsan la inflamación.
Los efectos secundarios de los medicamentos para la artritis reumatoide, desde los medicamentos de primera línea hasta las terapias biológicas y específicas, varían, pero pueden incluir un mayor riesgo de infección, disfunción hepática, anomalías sanguíneas, síntomas gastrointestinales o respiratorios y efectos neurológicos.
Cuidados de apoyo
Los cuidados de apoyo se enfocan en preservar la función articular, reducir el dolor y la fatiga y mejorar la calidad de vida diaria junto con el tratamiento médico.Fisioterapia: Los programas de ejercicio, el entrenamiento de movilidad y las rutinas de estiramiento o fortalecimiento pueden mejorar la función articular, reducir el dolor y la fatiga, y contribuir a una mejor calidad de vida. La terapia supervisada es especialmente útil en casos moderados a graves.
Terapia ocupacional: La terapia ocupacional favorece la protección de las articulaciones, la conservación de la energía, la vida diaria y la independencia. Las férulas y los dispositivos de asistencia pueden reducir el dolor y mejorar la movilidad.
Cirugía: En casos graves, se puede requerir una cirugía para reparar o sustituir las articulaciones dañadas.
Tratamientos tradicionales y complementarios
Otros tratamientos que se han estudiado por sus posibles efectos sobre la inflamación y los síntomas articulares en la artritis reumatoide son los siguientes:⬩ El Tripterygium Wilfordii, o vid del dios del trueno, utilizado en la medicina tradicional china (MTC), ha demostrado tener efectos antiinflamatorios e inmunomoduladores en la artritis reumatoide.
⬩ Se ha demostrado que el extracto de Wuweiganlu, un medicamento tibetano, reduce la inflamación y el daño articular.
⬩Investigaciones indican que la acupuntura puede ayudar a reducir el dolor y la rigidez y a mejorar la función en la artritis reumatoide.
Al igual que otros tratamientos médicos, estas terapias de la MTC y tibetanas conllevan riesgos y efectos secundarios potenciales, y solo deben utilizarse bajo la supervisión de un profesional calificado.
Aunque los medicamentos para la artritis reumatoide pueden salvar vidas y son esenciales para prevenir el daño en las articulaciones, no abordan los factores subyacentes que contribuyen a la desregulación del sistema inmunológico. Identificar y abordar las causas fundamentales mediante enfoques naturales puede favorecer mejores resultados a largo plazo y mejorar la salud en general.
¿Cuáles son los enfoques naturales y de estilo de vida para la artritis reumatoide?
Los enfoques naturales para la artritis reumatoide incluyen estrategias dietéticas específicas, suplementos basados en la evidencia, apoyo a la salud intestinal y modificaciones del estilo de vida, como la reducción del estrés, la actividad física y el mantenimiento de un peso saludable.Modificaciones dietéticas
Una alimentación que contribuya a la desinflamación y rica en fibra es una de las formas más eficaces de favorecer el equilibrio inmunológico, reducir la actividad de la enfermedad y mejorar la microbiota en la artritis reumatoide. Dos enfoques dietéticos en particular han demostrado ser beneficiosos:1. Dieta mediterránea
La dieta mediterránea da prioridad al aceite de oliva virgen extra, las verduras, las legumbres, los cereales integrales y el pescado graso. Varios ensayos demuestran que puede reducir la actividad de la enfermedad y mejorar la función en unos tres meses.
2. Probióticos y alimentos fermentados
Los alimentos fermentados como el yogur, el kéfir, el kimchi y el chucrut crudo aportan microbios beneficiosos. Las fibras prebióticas, que se encuentran en alimentos como el ajo, la cebolla y el plátano, ayudan a nutrir estos microbios y favorecen un equilibrio microbiano saludable.
Mientras que ciertas cepas probióticas pueden reducir la inflamación y ayudar a modular la respuesta inmunitaria, otras cepas pueden empeorar los síntomas. Por lo tanto, cualquier suplemento debe ser recomendado por un profesional cualificado y basarse en análisis de heces para evaluar el equilibrio microbiano de la persona.
Alimentos que se deben evitar
Ciertos alimentos pueden aumentar la inflamación, favorecer la disbiosis intestinal o contribuir al aumento de peso, lo que puede empeorar el dolor articular. Por ejemplo, el gluten, incluso en personas que no padecen celiaquía, puede aumentar la permeabilidad intestinal y la activación inmunitaria. Investigaciones sugieren que una dieta sin gluten puede reducir los anticuerpos, mejorar los síntomas y disminuir la actividad de la enfermedad en algunas personas con artritis reumatoide.Las pruebas científicas sobre los lácteos convencionales son contradictorias, pero los anticuerpos contra la leche pueden reaccionar de forma cruzada con los anticuerpos relacionados con la artritis reumatoide en algunas personas y aumentar la actividad de la enfermedad. Otros alimentos comúnmente asociados con el aumento de la inflamación son:
⬩Alimentos procesados
⬩Alimentos azucarados y productos horneados
⬩Alimentos fritos y grasas trans
⬩Aceites de semillas
⬩Exceso de sal
⬩Carnes rojas y procesadas
⬩Alcohol
Nutrientes y compuestos beneficiosos
Varios nutrientes y productos botánicos han demostrado ser beneficiosos para reducir los síntomas de la artritis reumatoide, disminuir los marcadores inflamatorios y favorecer el equilibrio inmunitario.⬩Aceite de borraja: El aceite de borraja es rico en ácido gamma-linolénico, que tiene efectos antiinflamatorios y, en algunos estudios, ha demostrado tener beneficios comparables a los de los AINE.
⬩Aceite de pescado: Los ácidos grasos omega-3, el ácido eicosapentaenoico (EPA) y el ácido docosahexaenoico (DHA), que se encuentran en el aceite de pescado, pueden reducir el dolor, la rigidez matutina y las citocinas inflamatorias.
⬩Polifenoles: Compuestos como la curcumina, la quercetina, el resveratrol y el epigalocatequina-3-galato (EGCG) del té verde ayudan a regular la actividad inmunitaria y proporcionan apoyo antioxidante.
⬩Boswellia: La resina de Boswellia serrata ha demostrado tener efectos antiinflamatorios y analgésicos en la artritis reumatoide, incluyendo la reducción del dolor y la hinchazón y la mejora de la función articular.
⬩Jengibre: El jengibre tiene propiedades antiinflamatorias y se ha demostrado que reduce la actividad de la enfermedad.
⬩Vitamina D: La vitamina D desempeña un papel clave en la función inmunitaria; su deficiencia es común en la artritis reumatoide y se asocia con un aumento de la actividad de la enfermedad.
⬩Antioxidantes: El selenio, el zinc y las vitaminas A, C y E ayudan a contrarrestar el estrés oxidativo, que contribuye al daño articular.
⬩Nutrientes que favorecen la salud ósea: El calcio, el magnesio y las vitaminas D y K ayudan a mantener la densidad ósea y a contrarrestar la pérdida ósea causada por la artritis reumatoide y el uso prolongado de esteroides.
Nutrientes que favorecen la integridad de la barrera intestinal
Hay varios nutrientes que pueden favorecer la reparación del revestimiento intestinal, reducir la permeabilidad y ayudar a restablecer el equilibrio inmunitario. Con orientación profesional, estos se pueden obtener a través de la dieta o los suplementos, e incluyen:⬩Glutamina: un aminoácido que se encuentra en alimentos ricos en proteínas, como la carne, el pescado y los huevos.
⬩Zinc: un mineral que se encuentra en las ostras, la carne de vacuno, las semillas de calabaza y las legumbres.
⬩Butirato: un ácido graso de cadena corta que se encuentra en la mantequilla y el ghee y se produce cuando las bacterias intestinales fermentan la fibra de las verduras y otros alimentos vegetales.
⬩Vitamina D: se encuentra en los pescados grasos y las yemas de huevo y se produce en el organismo tras la exposición a la luz solar.
Otros enfoques de apoyo
Se han hecho estudios de varias terapias de apoyo por su potencial para reducir el dolor y la rigidez, mejorar la movilidad o ayudar a controlar los síntomas de la artritis reumatoide. Entre ellas se incluyen:⬩Yoga: Estudios sobre el yoga para la artritis reumatoide muestran mejoras en el dolor, la rigidez, la función y la calidad de vida.
⬩Ejercicio: El movimiento regular y de bajo impacto, como caminar, estiramientos suaves o ejercicios de resistencia ligeros, puede mejorar el dolor, la movilidad y la función física.
⬩Terapia de calor y frío: Las aplicaciones de calor en casa, como compresas calientes o duchas calientes, pueden ayudar a aflojar las articulaciones rígidas y relajar los músculos, mientras que las aplicaciones de frío, como las compresas de hielo, pueden ayudar a reducir la hinchazón y adormecer el dolor agudo.
⬩Masajes: Las investigaciones sobre el masaje sueco, el masaje con aromaterapia y la reflexología podal sugieren posibles beneficios para la reducción del dolor y la mejora de la función en la artritis reumatoide.
Existen muchos otros enfoques naturales y las respuestas individuales varían. Incluso los compuestos naturales pueden causar efectos secundarios, interactuar con los medicamentos o ser inadecuados para determinadas afecciones. Consulte siempre a su médico o farmacéutico para obtener orientación personalizada.
¿Cómo afecta la mentalidad a la artritis reumatoide?
Investigaciones demuestran que la mentalidad influye en el dolor, la fatiga, la función y la respuesta al tratamiento. Afecta a la forma en que el cerebro procesa las señales de dolor, a la forma en que los sistemas nervioso e inmunológico responden al estrés y a la constancia con la que una persona sigue el tratamiento recomendado.La percepción de la artritis reumatoide está relacionada con diferentes resultados, incluso cuando el recuento articular y las pruebas de laboratorio son similares. Las personas que consideran que la enfermedad es muy grave, incontrolable o poco conocida tienden a referir una mayor discapacidad y angustia. Aquellas que perciben cierto grado de control, ya sea personal o relacionado con el tratamiento, suelen afrontarla mejor y participar más activamente en su cuidado.
La sobrevaloración del dolor es un patrón de pensamiento en el que el dolor se interpreta como abrumador, inmanejable y susceptible de empeorar. En la artritis reumatoide, este patrón está relacionado con una mayor intensidad del dolor, más ansiedad y depresión, y un mayor deterioro funcional. Por el contrario, una mayor autoeficacia, o la confianza en que se pueden manejar los síntomas y las tareas diarias a pesar del dolor, se asocia con menos dolor y fatiga, un mejor cumplimiento del tratamiento y una mejora de la función.
La mentalidad también desempeña un papel importante en la fatiga asociada a la artritis reumatoide, que a menudo es grave. Varios estudios realizados muestran que unos niveles más altos de resiliencia, esperanza, optimismo y apoyo social percibido se asocian con una menor fatiga y una mejor calidad de vida, incluso después de tener en cuenta la actividad de la enfermedad.
¿Cómo puedo prevenir la artritis reumatoide?
Aunque la artritis reumatoide no siempre se puede prevenir, abordar los desencadenantes conocidos y los factores de riesgo modificables puede ayudar a reducir el riesgo de desarrollar la enfermedad.Los siguientes enfoques pueden tener un efecto protector:
Conozca su riesgo personal: En personas con antecedentes familiares de artritis reumatoide u otras enfermedades autoinmunes, las pruebas de anticuerpos anti-CCP pueden ayudar a identificar la artritis reumatoide en una fase más temprana, cuando el tratamiento y los cambios en el estilo de vida tienen más posibilidades de prevenir o ralentizar el daño articular progresivo. Algunos profesionales de la medicina funcional también utilizan paneles ampliados de reactividad inmunológica para evaluar el riesgo autoinmune de forma más amplia.
⬩Dejar de fumar: Evitar fumar y la exposición al humo de segunda mano, ya que fumar es el factor de riesgo ambiental modificable más importante.
⬩Controlar el peso: Mantener un peso saludable para reducir la carga inflamatoria y el estrés articular.
⬩Dieta antiinflamatoria: Seguir un patrón alimenticio que reduzca la inflamación sistémica y favorezca el equilibrio inmunológico.
⬩Evitar la exposición a sustancias tóxicas: Minimizar la exposición a la contaminación atmosférica y a productos químicos tóxicos.
⬩Optimización de la vitamina D: mantener niveles adecuados de vitamina D mediante la exposición al sol, la alimentación o los suplementos.
⬩Apoyo a la salud intestinal: favorecer un equilibrio microbiano saludable y la integridad de la barrera intestinal.
⬩Control del estrés: utilizar técnicas que reduzcan el estrés psicológico crónico.
⬩Higiene bucal: mantener una buena salud dental para reducir el riesgo de enfermedad periodontal.
⬩Suplementos protectores: trabajar con un profesional cualificado para identificar los nutrientes beneficiosos en función de las necesidades y los factores de riesgo individuales.
Estos cambios en el estilo de vida también pueden reducir el riesgo de otras enfermedades crónicas y pueden desempeñar un papel importante en el control de la artritis reumatoide y la reducción de las complicaciones.
¿Cuáles son las posibles complicaciones de la artritis reumatoide?
Sin tratamiento, la inflamación continua puede provocar daños articulares permanentes y discapacidad. Además, debido a que la artritis reumatoide es una enfermedad inflamatoria sistémica, también puede afectar a muchos órganos y tejidos más allá de las articulaciones. Las complicaciones son frecuentes, a menudo se superponen y requieren un seguimiento activo.Complicaciones cardiovasculares
La artritis reumatoide duplica ampliamente el riesgo de desarrollar una enfermedad cardiovascular. La inflamación crónica acelera la aterosclerosis, o acumulación de placa en las arterias, y aumenta el riesgo de ataque cardíaco, insuficiencia cardíaca congestiva y pericarditis, o inflamación del revestimiento del corazón.Complicaciones pulmonares
Es frecuente observar afectación pulmonar, que puede incluir:⬩Enfermedad pulmonar intersticial: cicatrización del tejido pulmonar que interfiere con el intercambio de oxígeno.
⬩Fibrosis pulmonar: cicatrización progresiva de los pulmones que puede dificultar la respiración.
⬩Pleuritis y derrames pleurales: inflamación del revestimiento pulmonar o acumulación de líquido alrededor de los pulmones.
Salud ósea
La inflamación sistémica y el uso prolongado de esteroides pueden acelerar la pérdida ósea, lo que contribuye a la osteoporosis en aproximadamente un tercio de las personas con artritis reumatoide y aumenta el riesgo de fracturas.Complicaciones oculares
Si no se realiza un tratamiento, la afectación ocular puede causar dolor, sensibilidad a la luz y problemas de visión. Las manifestaciones pueden incluir:⬩Queratoconjuntivitis seca: sequedad ocular significativa.
⬩Epiescleritis y escleritis: inflamación de las capas externas del ojo.
⬩Queratitis: inflamación de la córnea.
⬩Síndrome de Sjögren secundario: enfermedad autoinmune que afecta a la producción de lágrimas y saliva.
Complicaciones neurológicas
La artritis reumatoide puede afectar al sistema nervioso a través de la compresión de los nervios, la reducción del flujo sanguíneo, los efectos de la medicación o la actividad autoinmune directa. Las manifestaciones comunes incluyen:⬩Síndrome del túnel carpiano: compresión del nervio mediano en la muñeca.
⬩Neuropatía periférica: daño nervioso que causa entumecimiento, hormigueo o debilidad.
⬩Mielopatía cervical: compresión de la médula espinal causada por la inestabilidad del cuello.
Manifestaciones cutáneas
Las complicaciones relacionadas con la piel pueden incluir:⬩Nódulos reumatoides: Bultos firmes que se desarrollan sobre los puntos de presión.
⬩Inflamación periungueal: Enrojecimiento e inflamación alrededor de las uñas.
⬩Vasculitis reumatoide: Inflamación de los vasos sanguíneos que puede causar manchas violáceas, úlceras o, en casos graves, gangrena digital debido a la reducción del flujo sanguíneo.
Complicaciones relacionadas con la sangre
La inflamación crónica y algunos medicamentos para la artritis reumatoide pueden provocar complicaciones sanguíneas, entre las que se incluyen:⬩Anemia: Reducción de la producción de glóbulos rojos relacionada con la inflamación.
⬩Síndrome de Felty: Tríada de agrandamiento del bazo, recuento bajo de glóbulos blancos y artritis reumatoide.
⬩Recuentos sanguíneos anormales: enfermedades como neutropenia (recuento bajo de neutrófilos), eosinofilia (recuento elevado de eosinófilos), trombocitopenia (recuento bajo de plaquetas) y trombocitosis (recuento elevado de plaquetas relacionado con la inflamación activa).
⬩Mayor riesgo de coágulos sanguíneos: mayor riesgo de desarrollar coágulos sanguíneos, especialmente cuando los niveles de plaquetas son elevados.
⬩Mayor riesgo de cáncer: Mayor riesgo de padecer ciertos tipos de cáncer, como el linfoma (cáncer del sistema linfático).
Complicaciones gastrointestinales
Aunque muchos problemas gastrointestinales se deben a los efectos de los medicamentos, la artritis reumatoide en sí misma puede provocar problemas graves y poco frecuentes, entre los que se incluyen:⬩Vasculitis reumatoide: Inflamación de los vasos sanguíneos que se manifiesta en los intestinos, una forma rara pero grave de vasculitis sistémica que puede causar isquemia o perforación intestinal.
⬩Amiloidosis A amiloide: Depósitos anormales de proteínas en el tracto gastrointestinal que pueden causar diarrea, enteropatía con pérdida de proteínas y malabsorción.
⬩Manifestaciones orales: Hinchazón de las glándulas salivales y sequedad de boca.
Otras complicaciones sistémicas
La artritis reumatoide puede afectar varios sistemas más allá de las articulaciones, lo que puede generar complicaciones que se benefician de un reconocimiento temprano y un seguimiento continuo.⬩Síntomas orales: inflamación de las glándulas salivales y sequedad bucal.
⬩Complicaciones renales: Afectación renal, incluida la glomerulonefritis o la enfermedad renal intersticial, que afecta hasta a una cuarta parte de las personas con artritis reumatoide.
⬩Alteración del sueño: Dolor y rigidez que interfieren en el sueño, junto con inflamación que altera la regulación normal del sueño y la vigilia.