El Plan Nacional de Seguro por Discapacidad de Australia (NDIS) corre el riesgo de volverse inasequible debido al creciente costo de afecciones de salud mental como el autismo y el trastorno por déficit de atención e hiperactividad (TDAH).
Esto se desprende de un informe del Centro de Estudios Independientes, que recomienda evaluar los resultados para medir mejor la eficiencia del sistema.
“Programas de apoyo como la iniciativa Better Access y el Plan Nacional de Seguro por Discapacidad han ampliado drásticamente el acceso a terapia, medicamentos y apoyo. Sin embargo, a pesar de toda esta inversión, la salud mental del país no ha mejorado notablemente.
“Las tasas de suicidio apenas han variado. El uso de fármacos psiquiátricos se encuentra en niveles récord". Y cada año, el número de australianos diagnosticados con enfermedades mentales sigue aumentando”, dice el informe titulado “Ahogándonos en un mar de diagnósticos”, escrito por el profesor emérito Steven Schwartz.
El autismo, por ejemplo, le cuesta al NDIS (Plan Nacional de Seguro por Discapacidad) más de 10,000 millones de dólares de su presupuesto anual de 48,500 millones, y ahora representa el 43% del total de personas que reciben apoyo a través del programa.
El complejo diagnóstico-industria-gubernamental
Compara la situación con los casos reportados de lesiones por esfuerzo repetitivo (LER), que alcanzaron su punto máximo en la década de 1980 y luego prácticamente desaparecieron.“Cuando el diagnóstico se convirtió en una vía para la validación y la compensación, el número de casos aumentó drásticamente. Cuando cambiaron esos incentivos, la epidemia remitió”, señala. “Una tendencia similar se observa ahora en la salud mental”.
Schwartz argumenta que una red interconectada de personas y entidades depende de un flujo constante de casos.
Esto incluye a los profesionales clínicos, quienes deben operar dentro de marcos de financiación para que sus pacientes tengan acceso a la ayuda; a escuelas, universidades y empleadores, quienes se basan en diagnósticos para justificar un trato preferencial; a las compañías farmacéuticas, que se benefician del tratamiento; y a los gobiernos, que responden con más programas, investigaciones y gasto.
O, como lo expresa Schwartz en un ensayo adjunto, "el diagnóstico se ha convertido en la puerta de entrada a los incentivos".
El sufrimiento sigue siendo una preocupación, pero el enfoque debe cambiar.
Schwartz se cuida de no minimizar el sufrimiento real, señalando que "los trastornos alimentarios pueden ser fatales. La depresión puede destruir relaciones y provocar autolesiones. Los trastornos psicóticos graves pueden requerir apoyo de por vida". La cuestión no radica en si las personas sufren, sino en si la medicalización de su sufrimiento les ha ayudado a recuperarse y a vivir mejor.Sin embargo, esto no ha impedido que los gobiernos aumenten su gasto en salud mental.
Según el Instituto Australiano de Salud y Bienestar (AIHW), el gasto público total en servicios de salud mental aumentó de 9000 millones de dólares en 2013/14 a 13,200 millones de dólares en 2022/23, un incremento de casi el 50 % en términos reales en tan solo siete años.
A esto se suma la creciente carga sobre el Programa de Prestaciones Farmacéuticas (PBS).
En 2023, casi uno de cada cinco australianos recibió una receta para un medicamento psiquiátrico, un aumento del 5 % con respecto al año anterior. Ese año, los medicamentos para la salud mental subvencionados con fondos públicos costaron al gobierno 691 millones de dólares.
El sobrediagnóstico perjudica a los pacientes
Paradójicamente, el sobrediagnóstico conlleva el riesgo de perjudicar tanto a quienes padecen problemas de salud mental graves y crónicos como a quienes experimentan dificultades temporales y más leves.El primer grupo, que necesita atención profesional intensiva y a menudo de por vida, ahora debe competir por recursos escasos con un grupo mucho mayor de personas con necesidades menos urgentes.
Y este segundo grupo se enfrenta a la posibilidad de que la intervención profesional a largo plazo convierta su dificultad temporal en una dependencia crónica.
 (Cortesía del Centro de Estudios Independientes)
(Cortesía del Centro de Estudios Independientes)El informe señala que la “epidemia de salud mental”, a menudo destacada por algunos políticos y medios de comunicación, no incluye afecciones graves como la esquizofrenia y el trastorno bipolar, que afectan a la misma proporción de la población hoy que hace un siglo.
“La crisis de salud mental actual se debe a un gran aumento de trastornos menos graves (trastornos por atracones, acumulación compulsiva y cientos más). Estos se conocen comúnmente como trastornos psicosociales”, dice el informe.
“Para hacer frente al volumen de nuevos diagnósticos, la financiación para la salud mental se ha duplicado y luego vuelto a duplicar, pero el número de personas que reciben diagnósticos psicosociales sigue aumentando.
“Es una paradoja: cuanto más dinero gasta Australia en el tratamiento de la salud mental, peor parece ser la salud mental de nuestra nación".
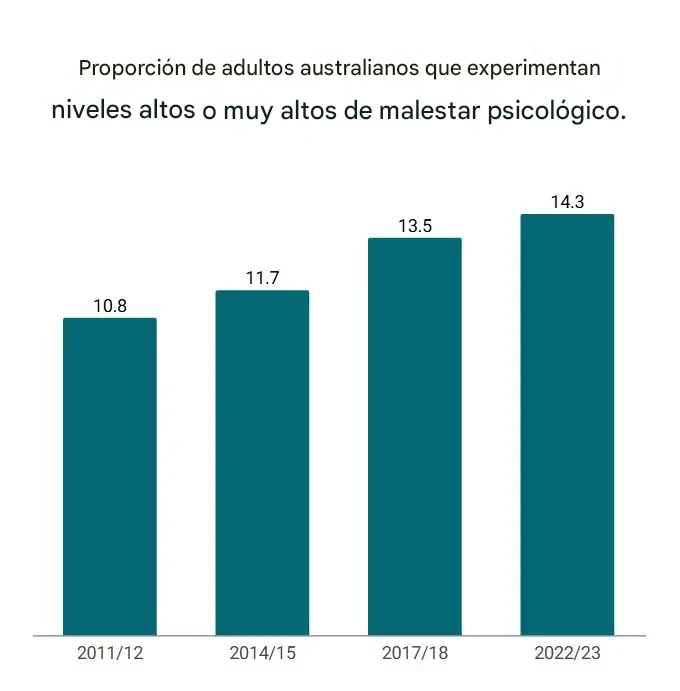
La Encuesta Nacional de Salud informa que la proporción de adultos que reportan un nivel alto o muy alto de angustia psicológica aumentó de alrededor del 11 % en 2011/12 a casi el 15 % en 2022/23.
Acciones sugeridas
Dado que el número de nuevos diagnósticos no muestra una disminución, el informe recomienda cinco cambios en la forma en que se gestiona la salud mental para controlar la demanda del sistema de salud.Primero, recomienda asignar apoyo en función de las capacidades de las personas en lugar de los criterios para una condición psicosocial.
Segundo, las personas con dificultades leves a moderadas deben recibir primero intervenciones de baja intensidad, como asesoramiento, apoyo entre pares y herramientas digitales, y solo se debe recurrir a la atención especializada si es necesario.
Tercero, se deben abordar las causas contextuales antes de medicalizarlas.
“Muchas dificultades etiquetadas como trastornos mentales no se abordan adecuadamente. El informe señala que los trastornos psicosociales se abordan mejor mediante la provisión de vivienda digna, empleo e infraestructura cívica que mediante la intervención clínica".
En cuarto lugar, los médicos y otros proveedores de servicios deberían recibir pagos basados en resultados por ayudar a las personas a reintegrarse al trabajo, la educación o la vida independiente, en lugar de pagos por servicio que incentivan el tratamiento continuo.
"El éxito debe medirse por la cantidad de personas que salen del sistema, no por la cantidad que ingresan", dice Schwartz.
En quinto lugar, se deben recopilar datos sobre factores como la recuperación funcional, la duración de la atención y si los recursos llegan a quienes más los necesitan, en lugar de aspectos como el gasto y el número de sesiones impartidas.
"Un sistema humano no disminuye la compasión; la agudiza al distinguir entre quienes realmente necesitan atención de por vida y quienes necesitan comprensión, estructura y la oportunidad de recuperarse".



















